Рак двенадцатиперстной кишки – онкозаболевание, для которого не создано отдельных клинических рекомендаций. Стандартные протоколы в настоящее время существуют только для очень небольшой анатомической части данного органа – большого дуоденального (фатерова) сосочка. Это место, где открывается проток, по которому в кишку поступают ферменты поджелудочной железы и желчь.

Классически все серьезные патологии 12-перстной кишки принято рассматривать вместе с заболеваниями желудка. И это при том что двенадцатиперстная кишка – начальная часть тонкой кишки, а с желудком ее объединяет лишь анатомическая близость.
Интеллектуальная собственность https://www.euroonco.ru
Анатомия двенадцатиперстной кишки
В двенадцатиперстной кишке пища, обработанная желудочными ферментами и соляной кислотой, смешивается с желчью и ферментами поджелудочной железы. Здесь пищевой комок готовится к тому, чтобы попасть в щелочную среду кишечника.
Свое название 12-перстная кишка получила за короткую длину – в поперечнике она составляет 12 пальцев (перстов). Этот отдел кишечника имеет подковообразную форму. В месте соединения с желудком он образует луковицу, а снаружи к нему плотно прилегает поджелудочная железа.
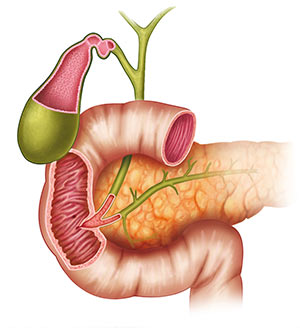
Луковица кишки тоже получила свое название неслучайно: она напоминает головку лука и по форме, и по направлению складок слизистой – здесь они проходят продольно, в то время как в других отделах по большей части в поперечном направлении. Именно в луковице кислое содержимое желудка контактирует с щелочной средой, и поэтому тут чаще всего возникают язвы. Для злокачественных опухолей (карцином) это, напротив, нетипичная локализация: они развиваются в луковице только в каждом седьмом случае.
Луковица переходит в нисходящую часть кишки. Здесь находится большой дуоденальный сосочек. Из него в кишку поступают панкреатические ферменты, желчь, и вместе они создают довольно агрессивную среду. Поэтому в нисходящем отделе чаще всего развивается рак двенадцатиперстной кишки – примерно в 2/3 случаев.
За нисходящей частью следует горизонтальная, а за ней – восходящая. В этих отделах злокачественные опухоли встречаются редко, причем чем ниже – тем реже.
Причины рака двенадцатиперстной кишки
Принято считать, что риск развития злокачественных опухолей 12-перстной кишки повышают те же факторы, что и риск рака желудка. Они также изучены недостаточно хорошо.
- Многие данные указывают на то, что важную роль играет инфекция, вызываемая бактериями Helicobacter pylori. В желудке язвы, связанные с хеликобактерной инфекцией, встречаются в 6 из 10 случаев, а в 12-перстной кишке – в 8 из 10. И вообще, язвенная болезнь в двенадцатиперстной кишке встречается в 4 раза чаще, чем в желудке. Язвы желудка чаще возникают у мужчин, а дуоденальные – у женщин.
- Имеются данные о связи рака 12-перстной с ожирением.
- Предполагается роль особенностей питания в разных странах, но нет доказательств, опирающихся на статистику.
Резюмируя, можно сказать, что о первопричинах дуоденальных карцином и рака желудка известно не так много, и окончательно этот вопрос еще предстоит разрешить.
Диагностика рака двенадцатиперстной кишки
Как и в случае с подавляющим большинством онкозаболеваний, вероятность развития рака 12-перстной кишки повышается с возрастом. Большинство пациентов – это люди 65 лет и старше. У женщин заболевание развивается в среднем на 5–10 лет позже, чем у мужчин.
В России дела со статистикой по заболеваемости данной онкопатологией обстоят не лучшим образом. Неизвестно, сколько дуоденальных карцином отечественные врачи выявляют ежегодно, и как эти пациенты распределяются по стадиям заболевания. В других странах ситуация не лучше. Источников с подробной статистикой почти нет.
На вопрос о том, как проверить двенадцатиперстную кишку на рак, существует довольно простой ответ: ФГДС (фиброэзофагогастродуоденоскопия). Во время гастроскопии всегда, даже если беспокоят только симптомы со стороны желудка, врач обязательно проверяет двенадцатиперстную кишку. Современное эндоскопическое оборудование позволяет довольно эффективно выявлять злокачественные опухоли и при необходимости сразу проводить биопсию. Если возникает подозрение на заболевания поджелудочной железы и желчных протоков, то в первую очередь также обычно проводят ФГДС и оценивают состояние 12-перстной кишки.
Дополнительную диагностическую информацию можно получить с помощью эндосонографии (эндоУЗИ). Во время этого исследования проводят УЗИ кишечной стенки на всю толщину с помощью миниатюрного датчика на конце эндоскопа.

Чтобы уточнить диагноз и стадию заболевания, применяют и другие методы диагностики:
- полипозиционное рентгенологическое исследование в разных проекциях;
- рентгенографию с контрастированием;
- компьютерную томографию – она позволяет хорошо визуализировать опухолевые очаги;
- лапароскопию применяют не так часто, как при карциномах желудка, она может быть показана только при продвинутых стадиях.
Стадии двенадцатиперстного рака
Большую часть случаев дуоденального рака составляют слизистые аденокарциномы. За счет анатомических особенностей, их зачастую удается выявить на ранних стадиях.
Принципы стадирования стандартны: они основаны на степени вовлеченности стенки кишки, наличии очагов в регионарных лимфоузлах и отдаленных метастазов:
- 1 стадия: опухоль не выходит за пределы слизистой;
- 2 стадия: новообразование не прорастает стенку кишки насквозь, могут быть обнаружены очаги в близлежащих лимфоузлах;
- 3 стадия: рак прорастает кишечную стенку насквозь, проникает в брюшную полость и вторгается в соседние анатомические структуры;
- 4 стадию диагностируют, когда имеются отдаленные метастазы, вне зависимости от характеристик первичной опухоли и от того, распространилась ли она в регионарные лимфоузлы.
Прогноз при дуоденальной аденокарциноме
В целом для большинства пациентов с дуоденальными карциномами прогноз благоприятный, так как поражение регионарных лимфоузлов отмечается только в каждом седьмом случае, а после успешно завершенного лечения заболевание рецидивирует редко.
Среди пациентов, у которых удалось установить диагноз и начать лечение на ранней стадии, 80% живут 5 лет и дольше.
Как проявляется рак двенадцатиперстной кишки
Симптомами рака 12-перстной кишки являются:
- тошнота, рвота;
- дискомфорт или боли в животе, особенно в подложечной области;
- запор;
- периодические вздутия живота;
- изжога;
- необъяснимая потеря веса;
- диарея;
- желтуха;
- анемия;
- повышенная утомляемость, слабость.
В целом проявления заболевания, особенно при ранних стадиях, довольно нечеткие, их сложно отличить от признаков других патологий пищеварительной системы.
Чаще всего человек испытывает какие-то непонятные симптомы, принимает их за проявления «несварения желудка», обострения гастрита или язвенной болезни. Подозрение в первую очередь обычно падает на что угодно, только не на злокачественное новообразование.

Многие симптомы рака 12-перстной кишки обусловлены частичным или полным перекрытием просвета органа злокачественной опухолью:
- Если новообразование находится в верхней части кишки, то преобладает клиническая картина стеноза выходного отверстия желудка. Пища задерживается в нем слишком долго, он становится переполненным, растягивается. Пациента рвет недавно съеденным.
- Если карцинома локализуется в нисходящем отделе, то первым признаком заболевания у некоторых пациентов становится механическая желтуха. Это происходит из-за того, что опухоль блокирует желчный проток и нарушает отток желчи. Также возникает симптоматика острого панкреатита.
- Симптомы кишечной непроходимости возникают, если 12-перстная кишка полностью перекрыта опухолью на любом уровне, или злокачественный процесс развился в ее нижней части. У больного дольше трех дней нет стула, возникает зловонная рвота, нарастает интоксикация, постоянно ухудшается общее состояние.
- Если опухоль прорастает через кишечную стенку на всю толщу, то возникают признаки кровотечения в ЖКТ: черный жидкий стул, похожий на деготь (мелена), рвота содержимым коричневого цвета (рвота «кофейной гущей»).
- Если в опухолевый процесс вовлекается поджелудочная железа, то возникают сильные боли. Клиническая картина напоминает таковую при остром панкреатите.
- Когда в других органах появляются отдаленные метастазы, возникают соответствующие симптомы. Больной постоянно теряет вес без видимых причин, быстро устает, почти всё время испытывает слабость.
Лечение рака двенадцатиперстной кишки
Единственный радикальный метод лечения – хирургический. Удаляют пораженный опухолевым процессом сегмент 12-перстной кишки или всю ее целиком, а также прилежащие ткани. Основные типы операций:
- гастропанкреатодуоденальная резекция (операция Уиппла);
- панкреатодуоденэктомия.
В любом случае единым блоком с двенадцатиперстной кишкой удаляют нижний отдел желудка, головку поджелудочной железы и окружающую клетчатку с лимфоузлами.
Если пациент поступил в клинику с механической желтухой, то в первую очередь нужно восстановить отток желчи. С этой целью проводят разные виды паллиативных хирургических вмешательств. Чтобы снять интоксикацию, проводят инфузионную терапию. Только после того, как нормализовалось состояние пациента и восстановились биохимические показатели крови, можно продолжать активное противоопухолевое лечение: выполнить операцию или, если она невозможна, начать курс химиотерапии.
Так как специальных стандартов лечения аденокарцином 12-перстной кишки не разработано, эти опухоли лечат по тем же принципам, что и рак желудка. Так, если хирург не уверен, что сможет выполнить радикальную операцию, то начинают с курса химиотерапии, в который входят соединения платины и фторурацил.
После операции при 2–3 стадиях низкодифференцированной аденокарциномы 12-перстной кишки может быть назначен курс адъювантной химиотерапии для предотвращения рецидива. Противоопухолевые препараты начинают вводить не ранее чем через 6–8 недель после вмешательства и только после того, как разрезы полностью заживут. Но доказательств того, что такая химиотерапия действительно надежно предотвращает рецидив, нет.
Есть злокачественные опухоли, распространенность которых составляет один случай на 1–2 миллиона. Рак двенадцатиперстной кишки встречается чаще, и в этом смысле его нельзя отнести к «экзотике». Но исследователи не уделили ему достаточного внимания и не составили стандартные протоколы, которые помогали бы добиваться максимальных показателей выживаемости у подавляющего большинства пациентов.
В итоге для каждого пациента с дуоденальной карциномой приходится составлять персональную схему лечения. Чтобы делать это максимально эффективно, врач должен хорошо ориентироваться в научных публикациях, знать особенности каждого гистологического типа рака, уделять внимание каждой детали. Именно такие онкологи работают в клиниках «Евроонко».
| Подробнее о лечении в «Евроонко»: | |
| Онколог-гастроэнтеролог | 5 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая помощь для онкологических больных | от 12 100 руб |
| Паллиативная терапия в Москве | от 37 800 руб в сутки |
| Консультация радиолога | 11 500 руб |
Список литературы
- Гусейнов А.З., Истомин Д.А., Гусейнов Т.А./ Объем оперативных вмешательств при раке желудка: современные тенденции // Вестник новых медицинских технологий; 2013, № 1.
- Spechler S.J. /Peptic ulcer and its complications // Sleisenger & Fordtran’s Gastrointestinal and Liver Disease. Philadelphia-London-Toronto-Montreal-Sydney-Tokyo; 2002; v. 1.
- Ando T., Goto Y., Maeda O., Watanabe O., et al./ Causal role of Helicobacter pylori infection in gastric cancer // World J.Gastroenterol.; 2006; v. 12.
- Brenner H., Rothenbacher D., Arndt V. /Epidemiology of stomach cancer // Methods Mol. Biol.; 2009; v. 472.