Под термином «онкологическое заболевание» понимают более сотни разных патологий. Все они объединены некоторыми общими признаками: в определенных клетках возникают генетические мутации, в результате которых эти клетки становятся «неправильными», перестают адекватно реагировать на внешние сигналы и начинают бесконтрольно размножаться. В организме возникает злокачественная опухоль. Постепенно она растет, вторгается в окружающие ткани, соседние органы. Некоторые злокачественные клетки отрываются от материнской опухоли, мигрируют в другие органы и образуют вторичные очаги — метастазы.
Без лечения рак прогрессирует, все сильнее распространяется в организме. Его становится все сложнее лечить, ухудшается прогноз. Если на начальных этапах опухоль можно относительно легко удалить, то с появлением метастазов ремиссия становится практически невозможной. Для того чтобы понимать, насколько запущено заболевание у конкретного пациента, были разработаны специальные системы стадий рака (иногда ошибочно употребляют термин «степени рака»).
При всех злокачественных опухолях применяются универсальные принципы стадирования, но при каждом онкозаболевании стадии рака имеют определенные нюансы. Правильное определение стадии опухоли — одна из первостепенных задач, которая стоит перед онкологом на этапе обследования пациента.

Интеллектуальная собственность https://www.euroonco.ru
Для чего нужно определять стадию рака?
Определение стадии злокачественной опухоли помогает решать важные задачи:
- Правильно спланировать лечение.
- Определить прогноз для пациента. Для каждой стадии каждого типа рака известны средние показатели пятилетней выживаемости. Врач может заранее примерно прогнозировать, какого результата можно ожидать, насколько высока вероятность наступления ремиссии и рецидива в будущем.
- Контролировать течение заболевания и эффективность лечения.
- Обеспечить преемственность в оказании медицинской помощи. Благодаря тому, что существует единая классификация стадий онкозаболеваний, онкологи из разных клиник «разговаривают на одном языке». Например, когда врач говорит, что у пациента рак легкого T4N1M1, его коллеги из любой клиники мира легко поймут, о чем речь.
Стадии злокачественных опухолей TNM
TNM — основная система классификации стадий раковых заболеваний, она была разработана еще в середине прошлого столетия. Последняя, седьмая редакция Классификации TNM была принята в 2009 году. Она останется неизменной до тех пор, пока не накопятся новые технологии диагностики и лечения рака, из-за которых ее придется пересмотреть.
В классификации TNM учитываются три основные характеристики злокачественных опухолей, они соответствуют буквам аббревиатуры:
- T — tumor — характеристики первичной опухоли.
- N — nodus — распространение опухолевых клеток в регионарные лимфатические узлы.
- M — metastasis — наличие отдаленных метастазов.
Характеристики этих трех показателей и определяют стадии онкологии.
В зависимости от характеристик конкретной злокачественной опухоли, при определении стадии к каждой букве приписывают цифру или специальное обозначение:
|
Характеристики первичной опухоли (T) |
|
| Распространение в регионарные лимфоузлы (N) |
|
| Отдаленные метастазы (M) |
|
Если нужно уточнить стадию, к цифре дополнительно добавляют букву. Например, M1a при немелкоклеточном раке легкого означает, что опухолевые клетки распространились во второе легкое, либо присутствуют в плевральном выпоте (жидкости вокруг легких), либо в перикардиальном выпоте (жидкости вокруг сердца).
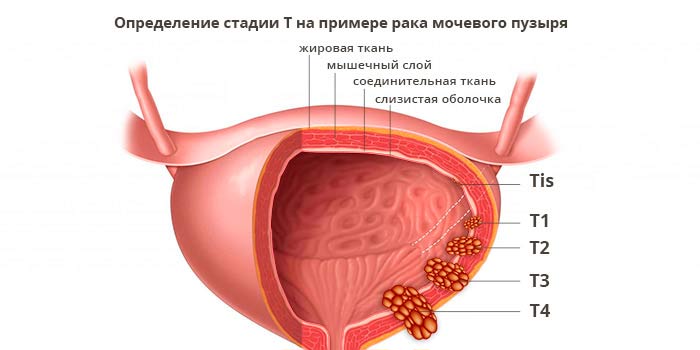
Иногда перед аббревиатурой TNM ставят букву, которая обозначает, каким образом был установлен диагноз:
- p — стадия рака была диагностирована патологоанатомами, после того как опухоль была удалена и оценена под микроскопом;
- c — клинический диагноз, установленный до проведения биопсии по данным обследования.
Зачастую стадии в онкологии определяют во время обследования. Но иногда их удается окончательно установить только во время операции или после нее.
В некоторых случаях проводят сентинель-биопсию — оценку сторожевого лимфатического узла. Этим термином обозначают лимфоузел, который находится первым на пути оттока лимфы от злокачественной опухоли. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель. Эти вещества всасываются в лимфатические сосуды и распространяются с током лимфы, «прокрашивая» сторожевой лимфатический узел. Его удаляют и проверяют, нет ли в нем раковых клеток. Это помогает определить, распространилась ли опухоль в регионарные лимфоузлы, нужно ли их удалять и назначать пациенту дополнительное лечение.
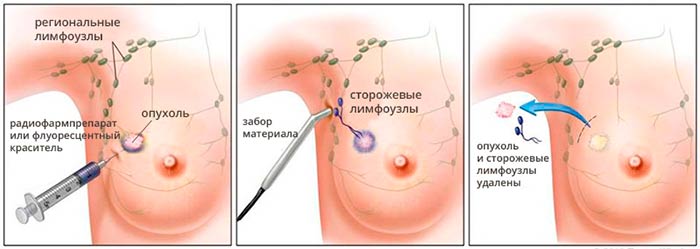
Оценивая результаты сентинель-биопсии, врачи применяют следующие обозначения:
- pNX(sn) — сторожевой лимфоузел не удалось оценить;
- pN0(sn) — в сторожевом лимфоузле не обнаружено метастазов;
- pN1(sn) — в сторожевом лимфоузле обнаружен метастаз.
Другие системы определений стадий опухолевого процесса
Врачи-онкологи часто используют упрощенную классификацию по стадиям злокачественных опухолевых образований. Обычно именно ее указывают на большинстве сайтов, где рассказывают про различные онкопатологии. Эти стадии рака, классификация которых опирается на систему TNM, обозначают римскими цифрами:
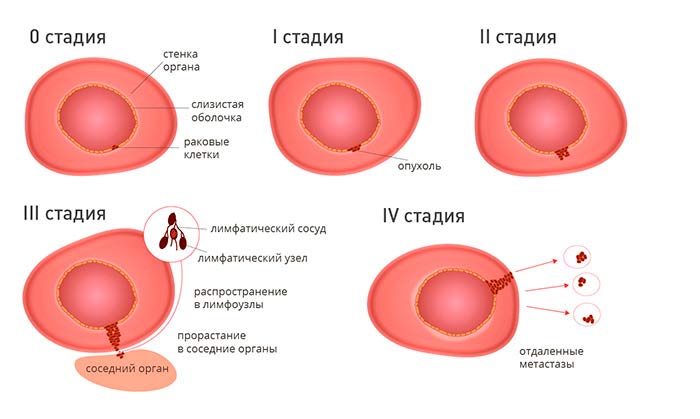
- 0 стадия рака обозначает «рак на месте». Эта злокачественная опухоль имеет небольшие размеры, находится там, где возникла изначально, и не прорастает в соседние ткани. Такие новообразования обычно просто удалить. Практически у 100% пациентов удается добиться ремиссии.
- I стадия — это небольшая опухоль, которая находится в пределах одного органа. Такие новообразования называют «раком на ранней стадии». Его относительно просто лечить, пятилетняя выживаемость приближается к 100%.
- II стадия диагностируется в случаях, когда опухоль имеет большие размеры по сравнению с I стадией, более глубоко прорастает в толщу органа, но не распространяется за его пределы. При некоторых онкологических заболеваниях на II стадии опухолевые клетки распространяются в лимфатические узлы.
- III стадия — рак, распространившийся за пределы органа, в котором он изначально возник. Опухоль распространяется на соседние органы либо в регионарные лимфатические узлы.
- IV стадия — рак с отдаленными метастазами. Прогноз в данном случае наименее благоприятный. Как правило, ремиссия невозможна. Иногда IV стадию называют «пятая стадия рака», что в некоторой степени логично, если рассматривать в качестве первой стадии нулевую.
Единственное онкологическое заболевание, при котором используют словосочетание «5 стадия рака» – нефробластома, или опухоль Вильмса. Так называется эмбриональная опухоль почек у детей, обладающая высокой степенью злокачественности.
Зачастую, помимо стадии опухолевого процесса, нужно уточнить подстадию. Для этого к цифрам приписывают латинские буквы A, B, C. Например, диагноз может звучать как «стадия IIIB рака шейки матки».
Степень злокачественности
Под микроскопом раковые клетки отличаются от нормальных, и степень этого различия говорит о том, насколько агрессивно они себя ведут. В свою очередь, от этого зависит успешность лечения, вероятность рецидива, прогноз для пациента. Поэтому, наряду с общепринятой классификацией по стадиям, выделяют степени злокачественности рака. Их обозначают буквой G, к которой приписывают соответствующие индексы:
- GX — степень злокачественности онкологического заболевания не удалось оценить.
- G1 — высокодифференцированные опухоли. Опухолевая ткань сильно похожа на нормальную. Такой рак ведет себя наименее агрессивно, редко метастазирует. Прогноз для пациента наиболее благоприятный.
- G2 — умеренно дифференцированная опухоль. Раковые клетки уже довольно сильно отличаются от нормальных и ведут себя более агрессивно.
- G3 и G4 — низкодифференцированные и недифференцированные опухоли. Они отличаются наибольшей степенью злокачественности, ведут себя очень агрессивно, плохо реагируют на лечение.
Классификация злокачественных опухолей после операции
Для того чтобы оценить, насколько успешно прошло хирургическое лечение рака, иногда онкологи используют специальную постоперационную классификацию:
- RX — сложно проверить, осталась ли опухолевая ткань в организме пациента после хирургического лечения.
- R0 — опухоль в организме пациента после операции отсутствует.
- R1 — обнаружена остаточная опухоль по данным микроскопического исследования.
- R2 — оставшаяся опухоль настолько большая, что обнаруживается при осмотре, без микроскопии.
Стадирование отдельных типов злокачественных опухолей
Некоторые онкологические заболевания не укладываются в рамки общепринятой системы TNM. Существует рак, стадии которого определяют не так, как мы описали выше:
- Опухоли у детей — это отдельная категория онкологических заболеваний. Они сильно отличаются от злокачественных опухолей, которые обнаруживаются у взрослых. Для них разработаны специальные системы классификаций, мы не будем их рассматривать в этой статье.
- Рак крови. Такие онкологические заболевания, как лимфома, лейкемия, множественная миелома не могут быть описаны системой TNM, потому что при них чаще всего нет солидной (плотной) опухоли с определенной локализацией. В каждом случае применяется своя специфическая классификация по стадиям.
- Опухоли нервной системы обычно не распространяются за пределы головного и спинного мозга. В настоящее время для них нет единой общепринятой классификации. Чаще всего, определяя стадию при таких онкологических заболеваниях, врачи используют только букву T.
Как определяют стадию онкологического заболевания?
В онкологии применяется много разных методов диагностики. Они обладают разной информативностью, позволяют установить диагноз с разной степенью точности. Соответственно, определить стадию можно тоже разными способами, с разной степенью достоверности. Для этого применяют специальные обозначения:
- C1 — стадия рака определена с помощью стандартных диагностических процедур — осмотра пациента врачом, рентгенографии, эндоскопического исследования. Это наименее точный метод.
- C2 — диагноз установлен на основании специальных, более точных методов диагностики: компьютерной томографии, МРТ, ПЭТ-сканирования, специальных разновидностей рентгенографии, эндосонографии, биопсии и др.
- C3 — выполнено диагностическое хирургическое вмешательство, получен фрагмент патологически измененной ткани, проведено цитологическое и гистологическое исследование.
- C4 — стадия опухоли установлена после полноценного хирургического вмешательства и исследования удаленной опухоли.
Важно понимать: стадия рака не меняется в процессе лечения
Стадию заболевания при раке устанавливают на момент первичного обследования — то есть сразу после того, как диагностировано онкологическое заболевание. Даже если в будущем опухоль уменьшится или, напротив, будет прогрессировать, стадия не изменится. Это важно понимать. Выживаемость и прогноз рассчитываются именно по стадии, которая диагностирована изначально.
Пример:
У женщины был диагностирован рак молочной железы II стадии. Было успешно проведено лечение, но позже опухоль рецидивировала в виде метастазов в костях. Основной диагноз будет по-прежнему звучать как «рак молочной железы II стадии». Четвертая стадия была бы диагностирована только в том случае, если бы метастазы были обнаружены сразу, как только пациентка впервые обратилась к врачам.
Как быстро развивается рак?
При копировании ДНК во время клеточных делений неизбежно возникают ошибки. В организме человека регулярно появляются «неправильные» клетки. К счастью, в нашем теле работает противоопухолевый иммунитет и другие защитные механизмы, которые уничтожают этих «мутантов-повстанцев». Но иногда им все же удается выжить. Клетки с измененными генами активно размножаются, и со временем их становится настолько много, что они образуют опухоль.
Может ли рак появиться за месяц или за несколько дней? Если человека начали беспокоить симптомы, и у него диагностировали злокачественную опухоль, то это отнюдь не означает, что она возникла вчера или неделю назад. Раковые клетки могли находиться в организме годами. Вообще, онкологические заболевания очень сложно диагностировать на ранней стадии, потому что симптомы зачастую отсутствуют. Сложно сказать, сколько времени прошло с момента возникновения первой раковой клетки до появления злокачественной опухоли, которую удалось обнаружить во время УЗИ или эндоскопии. Ведь разные типы рака ведут себя по-разному. Одни очень агрессивны и растут быстро, другие годами «сидят на месте» и не приводят к каким-либо проблемам.
За сколько времени рак переходит в 4 стадию? Здесь сроки тоже сильно различаются. Это зависит от агрессивности опухоли, от того, насколько рано больной обратился к врачу, какое проводилось лечение. Например, есть меланома, которая метастазирует очень быстро, а есть базальноклеточный рак кожи — он очень редко дает метастазы.

Сколько времени нужно «неправильной» клетке, чтобы стать раковой опухолью?
В онкологии есть такой показатель — время удвоения объема опухоли. Исследования показали, что масса быстрорастущих опухолей легких увеличивается вдвое примерно за 223 дня, а медленнорастущих — за 545 дней. Для аденокарцином этот срок составляет в среднем 303 дня, для плоскоклеточного рака — 77 дней, мелкоклеточного рака легких — 70.
Для того чтобы узнать, за какое время опухоль достигнет объема 1 см3, нужно время удвоения объема умножить на 30. Нехитрые расчеты показывают, что зачастую на это уходят годы.
Если рак диагностирован «на ранней стадии», вполне вероятно, опухоль находится в организме человека уже 5–10 лет. Просто раньше она не давала о себе знать.
На какой стадии можно излечиться от рака?
В онкологии вместо терминов «излечение» и «выздоровление» принято говорить «ремиссия». Это значит, что во время обследования у пациента не обнаруживают никаких признаков присутствия рака в организме. Но всегда остается риск рецидива. Если в течение пяти лет болезнь не вернулась, в определенном смысле человека можно считать выздоровевшим.
Вероятность ремиссии наиболее высока при стадиях рака 0 и I. Пятилетняя выживаемость таких пациентов приближается к 100%. При II стадии прогноз серьезнее, но у многих пациентов все еще можно добиться ремиссии. При III стадии некоторых больных все еще можно вылечить, остальным показано паллиативное лечение, которое помогает затормозить прогрессирование рака, справиться с мучительными симптомами, продлить жизнь. На IV стадии ремиссия возможна лишь в крайне редких случаях, ее вероятность ничтожно мала. У таких пациентов в основном проводится паллиативное лечение.
Конечно же, это очень обобщенные данные. Всегда нужно говорить не о раке в целом, а о его конкретных типах. Потому что рак бывает разным.
Список литературы:
- П. Г. Брюсов, П. Н. Зубарев. Клиническая онкология. СпецЛит, 2012.
- AJCC CANCER STAGING MANUAL. Seventh Edition.
- Stephen B. Edge, David R. Byrd, Carolyn C. Compton, April G. Fritz, Frederick L. Greene, Andrew Trotti. AJCC Cancer Staging Handbook, 2010.
- Hudgins PA, Beitler JJ. Introduction to the imaging and staging of cancer. Neuroimaging Clin N Am. 2013 Feb;23(1):1-7.
- Telloni SM. Tumor Staging and Grading: A Primer. Methods Mol Biol. 2017;1606:1-17.
- Ryan D. Rosen; Amit Sapra. TNM Classification. Treasure Island (FL): StatPearls Publishing; 2023 Jan-.































