У онкологического больного появилась жидкость в легких — что это означает? Почему собирается жидкость в легких? Насколько это опасно? Как лечить это состояние?
«Жидкость в легких» — не совсем медицинский термин. Когда произносят это словосочетание, обычно имеют в виду одно из двух состояний:
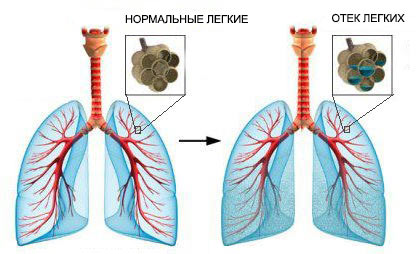
- Отек легкого. Легочная ткань состоит из многочисленных мельчайших мешочков с тонкой стенкой — альвеол. Именно через них происходит насыщение крови кислородом и выделение углекислого газа в воздух. Если в них скапливается жидкость, такое состояние называют отеком легкого.
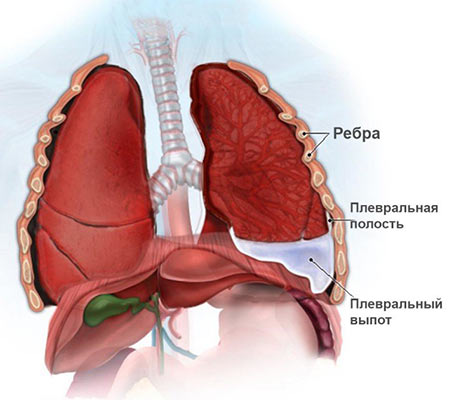
- Экссудативный плеврит. При этом жидкость скапливается между листками плевры — тонкой пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри стенки грудной полости. [1]
В этой статье мы поговорим о «жидкости в легких», которая вызвана отеком легкого. Часто от пациентов можно еще услышать словосочетание «вода в легких».
Интеллектуальная собственность https://www.euroonco.ru
Причины появления жидкости в легком
Отек легкого может возникать не только при онкологических заболеваниях. Все причины этого состояния делят на две большие группы:
- Кардиогенные — связанные с нарушением работы сердца.
- Некардиогенные — связанные с другими патологическими процессами в организме, например, с увеличением проницаемости легочных капилляров.
Подробнее о возможных причинах отёка:
- Онкологические заболевания внутренних органов
- Различные болезни, вызывающие сепсис, пневмонию, застои кровообращения
- Передозировка ряда лекарств, а также наркотических средств
- Воздействие радиации на ткани лёгких
- Болезни сердца в стадии декомпенсации
- Тромбоэмболия сосудов и капилляров лёгких
При онкологических заболеваниях встречаются как кардиогенные, так и некардиогенные причины. [2]
Народные средства
Существует множество «народных» способов лечения отёка лёгкого. Среди рецептов, которые должны способствовать снятию отёка, наиболее часто встречаются составы на основе следующих растений:
- вишня;
- лен;
- корень солодки;
- плоды можжевельника;
- корень любистка;
- корень стальника;
- зверобой;
- плоды шиповника;
- листья крапивы;
- листы подорожника;
- лист толокнянки.
Эти и некоторые другие растения в различных пропорциях предлагается заварить, запарить или настоять. Такой раствор должен помочь в лечении патологии. [3]
Некоторые вещества, содержащиеся в этих растениях, действительно могут способствовать облегчению симптомов, однако, в качестве основного лечения, малоэффективны.
Жидкость в легких при онкологии
Теперь поговорим о том, из-за чего собирается жидкость в легких при онкозаболеваниях. У онкологических больных отек легкого нередко возникает в качестве осложнения химиотерапии.
Некоторые противоопухолевые препараты (антрациклины, циклофосфамид) и высокодозная лучевая терапия вызывают поражение сердечной мышцы — кардиомиопатию. При этом мышцы желудочков сердца слабеют и не могут адекватно справляться со своими функциями, развивается сердечная недостаточность, которая приводит к отеку легкого. Часто симптомы нарастают постепенно.
Острый некардиогенный отек легких может развиваться при лечении интерлейкином-2, митомицином, винбластином. У пациентов, которые получают химиотерапию, снижен иммунитет и повышен риск инфекций, при которых может развиваться острый респираторный дистресс-синдром — состояние, при котором в легких развивается воспаление, и они заполняются жидкостью. При лечении третионином возможен синдром системной капиллярной утечки, редкое состояние, при котором жидкость скапливается в легких и других органах. [4]
Больные, у которых проводилась лучевая терапия в области грудной клетки, имеют повышенный риск поражения венечных артерий и сердечных клапанов. При этом нарушается работа сердца и развивается сердечная недостаточность.
Кардиогенный отек легких может быть вызван и самой опухолью при развитии сердечной недостаточности в результате следующих состояний:
- Поражение метастазами лимфоузлов в грудной клетке и сдавление сердца.
- Метастазы опухолей в сердечной сорочке — перикарде.
- Синдром верхней полой вены, когда нарушается возврат крови к сердцу от верхней части тела в результате перекрытия просвета вены опухолью и тромбами.
Вода в легких при онкологии не всегда накапливается из-за самого рака: просто он сочетается с тяжелым сердечно-сосудистым заболеванием, которое приводит к сердечной недостаточности и скоплению жидкости в легких. [4,5]
Теперь, когда мы разобрались, от чего в легких скапливается жидкость, поговорим о симптомах этого состояния и о том, как с ним бороться.
Какими симптомами проявляется отек легких?
Жидкость в легких может накапливаться быстро или постепенно. В зависимости от этого, различают острый и хронический отек легких. Их симптомы различаются: [6,7]
|
Острый отек легких |
Хронический отек легких |
|
|
Чем опасна жидкость в легких и какие осложнения возможны?
Острый и запущенный хронический отек легких представляет опасность для жизни. Легкие перестают справляться со своей функцией, в тканях нарастает кислородное голодание.
Отсутствие адекватного лечения может грозить рядом осложнений, которые могут угрожать жизненно важным системам организма:
- развитие молниеносного отёка — опаснейшее состояние, способное вызвать смерть в течение нескольких минут;
- обструкция дыхательных путей в следствие образования большого количества пены;
- затруднённое и угнетённое дыхание;
- тахиаритмия и асистолия — экстремальное увеличение частоты сердечных сокращений;
- дестабилизация артериального давления.
Если своевременно выявить жидкость в легком и принять лечебные меры, многие из этих осложнений поддаются лечению. [8]

Как лечить больного, у которого жидкость в легких?
Первая мера помощи при остром отеке легких — подача кислорода через маску. Это помогает уменьшить симптомы. Иногда показана искусственная вентиляция легких. Чтобы вывести из организма лишнюю жидкость, назначают фуросемид (лазикс). Уменьшить одышку и тревогу помогает морфин и другие препараты. Вазодилятаторы (например, натрия нитропруссид) расширяют сосуды и уменьшают нагрузку на сердце.
Если у пациента с отеком легкого повышено артериальное давление, назначают препараты, которые помогают его сбить, если снижено — его стараются повысить.
Проводят лечение состояния, из-за которого в легких скапливается жидкость. Если причиной стали побочные эффекты химиотерапии, врач может отменить препараты, заменить их на другие. [9,10]
«Откачка жидкости из легких» может потребоваться при экссудативном плеврите, когда жидкость скапливается вокруг легких в плевральной полости. Экссудат выводят через прокол в грудной стенке, эта процедура называется торакоцентезом.
Прогнозы
Последствия плеврита находятся в прямой зависимости от основного диагноза. Как правило, патологическое образование жидкости в плевре свидетельствуют о терминальных стадиях онкологического процесса. Прогноз для пациента, у которого в плевральной полости скапливается жидкость при таком диагнозе неблагоприятный. Само же нахождение жидкости в плевре не представляет собой опасности для жизни. Однако её наличие — это повод для тщательного контроля здоровья пациента. [6,11]
Профилактика
Профилактика накопления жидкости в плевре при онкологии заключается в мерах, направленных на устранение заболевания, способного его спровоцировать. Жидкость в легких при раке может накапливаться при таких диагнозах как туберкулез легких, другие легочные заболевания нетуберкулезного происхождения (пневмония), ревматизм. Другие меры по его предотвращению связаны с общими рекомендациями для оздоровления организма: сбалансированная диета, регулярные физические упражнения, закаливание, соблюдение режима сна и отказ от вредных привычек, способных снизить иммунитет. [9,11]
Список литературы:
- Ильницкий Р. И., Сахарчук И. И., Дудка П. Ф., Синдром плеврального выпота: дифференциальная диагностика и лечебная тактика. - Український пульмонологічний журнал. 2004, No 3. - 2004.
- Чучалин А.Г. Отек легких: клинические формы. – Пульмонология 5’2005.
- Montse Rigata, Joan Vallèsa, Jaume Iglésiasb and Teresa Garnatjec. - Traditional and alternative natural therapeutic products used in the treatment of respiratory tract infectious diseases in the eastern Catalan Pyrenees (Iberian Peninsula). - http://dx.doi.org/10.1016/j.jep.2013.04.022
- В.О. Саржевский, В.Я. Мельниченко, В.П. Тюрин. - Легочные осложнения высокодозной химиотерапии и аутологичной трансплантации костного мозга при онкогематологических заболеваниях. - Клиническая онкогематология, ТОМ 7, НОМЕР 1, 2014.
- Mulabecirovich A, Gaulhofer P, Auner H et al. Pulmonary infiltrates in patients with hematologic malignancies: transbronchial lung biopsy increases the diagnostic yield with respect to neoplastic infiltrates and toxic pneumonitis. Ann Hematol.2004; 83: pp.420-422.
- А.Г.Чучалин. - Отек легких: лечебные программы. - Пульмонология 6’2005.
- Andrew Baird. - Australian Family Physician Vol. 39, no. 12, DecembeR 2010
- Eduardo Henrique Genofre, Francisco S. Vargas, Lisete R. Teixeira. - Reexpansion pulmonary edema. - J pneumol 2003; 29(2):101-6.
- Marco Maggiorini. - Prevention and Treatment of High-Altitude Pulmonary Edema. - Progress in Cardiovascular Diseases 52 (2010) 500–506.
- Susan Davidson. - Diagnosis and treatment of negative pressure pulmonary edema in a pediatric patient: A case report. - AANA Journal/October 2004/Vol. 72, No. 5.
- Mazur Karol, Machaj Dominik, Jastrzębska Sandra. Prevention and treatment of high altitude pulmonary edema (HAPE). - Journal of Education, Health and Sport. 2020;10(2):114-119. eISSN 2391-8306. DOI http://dx.doi.org/10.12775/JEHS.2020.10.02.015.































