
Лейомиосаркома — это злокачественная опухоль, которая развивается из клеток гладкомышечной ткани. Это очень редкая нозология, на ее долю приходится около 10-20% всех видов сарком мягких тканей.
К мягким тканям относят все ткани внескелетного и неэпителиального происхождения — мышечная, нервная, синовиальная, жировая и др.
В большинстве случаев саркомы мягких тканей локализуются в области конечностей, на их долю приходится около 60% случаев заболевания, в 30% случаев опухоль располагается на туловище, и в 10% — в области головы и шеи.
Лейомиосаркомы имеют склонность к многократным и упорным рецидивам (по некоторым данным, у 60% больных развиваются местные рецидивы), а также характеризуются агрессивным течением. Такие особенности объясняются несколькими причинами:
- Мультицентрический и инвазивный рост новообразования.
- Образование псевдокапсулы опухоли, которая не имеет четких границ, что серьезно затрудняет выполнение радикального хирургического лечения.
- Раннее метастазирование, которое осуществляется гематогенным и лимфогенным путем.
- Помимо гематогенного и лимфогенного метастазирования, опухоль может распространяться по межмышечным и периневральным пространствам.
Интеллектуальная собственность https://www.euroonco.ru
Причины возникновения лейомиосаркомы
Причины развития лейомиосаркомы неизвестны. В большинстве случаев она развивается как первичная опухоль, без видимых причин. Также есть данные об индуцирующем влиянии ионизирующего излучения. Например, были описаны случаи образования опухоли после лучевой терапии по поводу лечения рака другой локализации. К другим факторам риска относят:
- Принадлежность к негроидной расе.
- Наличие RB-мутации у пациентов, страдающих ретинобластомой.
- Возраст старше 50 лет.
- Воздействие химических канцерогенов.
- Иммунодефицитные состояния.
Стадии и классификация лейомиосаркомы
С 2013 года ВОЗ рекомендует использовать систему классификации FNCLCC, которая позволяет определить степень злокачественности лейомиосаркомы по следующим признакам:
- Степень дифференцировки клеток.
- Количество клеток, находящихся в процессе деления (количество митозов).
- Процент некротизированной ткани.
Согласно этой классификации, лейомиосаркомы мягких тканей разделяют на опухоли низкой и высокой степени злокачественности.
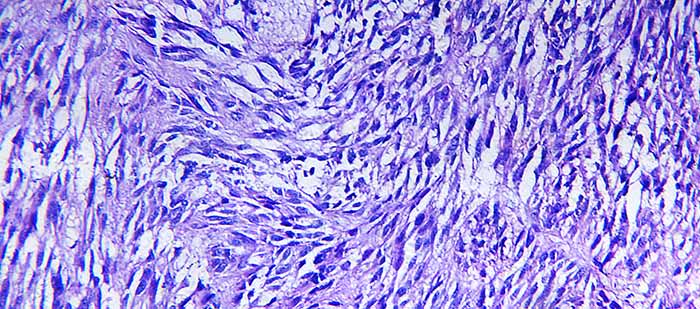
С морфологической точки зрения, выделяют следующие виды лейомиосарком:
- Веретеноклеточная.
- Плейоморфная.
- Эпителиоидная.
- Миксоидная.
- Воспалительная.
Для более полной диагностики гистотипа лейомиосаркомы и определения тактики дальнейшего лечения, проводят иммуногистохимическое и молекулярно-генетические исследование фрагмента опухолевой ткани.
Стадирование
Стадия лейомиосаркомы будет определяться в зависимости от степени злокачественности опухоли, ее размеров и наличия метастазов.
- 1 стадия — лейомиосаркомы низкой степени злокачественности, без метастазов.
- 2 стадия — высокозлокачественная лейомиосаркома размером менее 5 см, либо более 5 см, но при их поверхностном расположении.
- 3 стадия — высокозлокачественные лейомиосаркомы размером более 5 см, либо все опухоли с наличием метастазов в регионарных лимфоузлах.
- 4 стадия — лейомиосаркомы любого размера и степени злокачественности при наличии отдаленных метастазов.
Виды
- Лейомиосаркома матки. Проявляется узловыми образованиями в тканях тела матки, при их близком расположении к эндометрию возможны ациклические кровотечения. Чаще возникает у женщин в пре- и менопаузе.
- Лейомиосаркома вульвы. Характеризуется возникновением быстрорастущего узла в толще ткани наружных половых органов. В основном страдают женщины репродуктивного возраста.
- Лейомиосаркома мошонки. Первыми симптомами является наличие уплотнений в тканях мошонки. Они безболезненные и подвижные. По мере роста опухоли присоединяются болезненные ощущения, кожа над опухолью изъязвляется и начинает кровоточить.
- Лейомиосаркома кожи — развивается из мышц потовых желез и мышц, приподнимающих волос. Имеет вид синюшной, красноватой или желтоватой бляшки, поверхность которой может изъязвляться и кровоточить.
- Лейомиосаркомы органов ЖКТ. Заболевание проявляется диспепсическими явлениями (тошнота, вздутие живота, потеря аппетита), снижение веса, боли в животе. Могут быть признаки кишечной непроходимости и желудочно-кишечные кровотечения.
- Лейомиосаркомы мочевого пузыря. К первым симптомам относят нарушение мочеиспускания и появление в моче примесей крови. По мере прогрессирования процесса присоединяются болевые ощущения, а кровотечения становятся настолько интенсивными, что кровяные сгустки могут обтурировать уретру, приводя к задержке мочи.
- Лейомиосаркомы забрюшинного пространства. Проявляются болевым синдромом, который развивается на фоне сдавления различных тканей, в том числе спинномозговых корешков. Также могут быть признаки ишемии органов и конечностей из-за прорастания саркомы в сосуды.
Симптомы
Основными симптомами лейомисаркомы мягких тканей является припухлость, отечность и образование пальпируемого уплотнения в зоне поражения. Оно может иметь четкие границы и псевдокапсулу, которая, впрочем, не защищает от возникновения метастазов. Если капсулы нет, говорят об инфильтративном процессе, в этом случае определить четкие границы новообразования очень сложно.
 Вначале опухоль безболезненна, но она быстро увеличивается в размерах, что приводит к нарастанию симптоматики:
Вначале опухоль безболезненна, но она быстро увеличивается в размерах, что приводит к нарастанию симптоматики:
- Нарушение функции пораженного сегмента конечности.
- Образование язв.
- Кровоточивость.
- Нарастание болевого синдрома.
- Отечность.
Общее состояние при саркомах мягких тканей долгое время может оставаться удовлетворительным, даже при больших размерах новообразования.
Метастазирование
Лейомиосаркома высокой степени злокачественности склонна к раннему гематогенному метастазированию, из-за чего опухолевые клетки с током крови рассеиваются по всему организму. Чаще всего поражаются легкие, кости и печень. Лимфогенный путь используется несколько реже.
Лейомиосаркомы низкой степени злокачественности не обладают такими агрессивными метастатическими способностями, но они склонны к упорным рецидивам, даже после радикально проведенного лечения.
Также лейомиосаркомы могут распространяться по межмышечным и периневральным пространствам, отсеиваясь далеко за пределы первичного очага.
Диагностика
Поверхностно расположенные опухоли можно обнаружить с помощью осмотра или пальпациию. Для выявления глубоко расположенных новообразований используют методы медицинской визуализации.
Для подтверждения диагноза необходимо морфологическое исследование с проведением иммуногистохимических и молекулярно-генетических исследований. С этой целью проводят инцизионную или толстоигольную биопсию.
После подтверждения морфологического диагноза проводят дополнительное обследование для установки стадии заболевания (поиска метастазов). С этой целью назначается УЗИ, КТ и/или МРТ. Необходимость дополнительных методов диагностики определяется индивидуально для каждого пациента.

Лечение
Основным методом лечения лейомиосаркомы является радикальная хирургическая операция. При низкозлокачественных опухолях без метастазов этого бывает достаточно, но при более неблагоприятных прогнозах проводят комбинированное воздействие с помощью облучения и химиотерапии.
Хирургическое лечение
Золотым стандартом лечения лейомиосаркомы является радикальное иссечение опухоли в пределах визуально неизмененных тканей. Раньше это были обширные калечащие операции, которые предполагали ампутации конечностей и внутренних органов. Сегодня с развитием хирургических технологий, предпочтение отдается органосохраняющему лечению. Используются следующие техники вмешательства:
- Широкая резекция. Опухоль иссекается в пределах 5 см незатронутых тканей. Такая техника применяется при лечении кожной лейомиосаркомы и поверхностно расположенных опухолях.
- Широкое иссечение. Опухоль удаляется в пределах тканей одной анатомической зоны с отступом от ее края не менее чем на 4-6 см.
- Футлярно-фасциальное иссечение. Опухоль удаляется в едином мышечно-фасциальном футляре. При этом производят полное удаление вовлеченной мышцы с рассечением места ее прикрепления. Если в процесс вовлекаются нервы и кровеносные сосуды, их также подвергают резекции.
- Ампутации и экзартикуляции — производится полное удаление конечности или ее резекция по линии сустава. Такие вмешательства показаны при высокозлокачественных новообразованиях, которые затронули крупные кровеносные сосуды, мышцы и костные структуры.
После того как лейомиосаркома будет удалена, необходимо ее исследовать на предмет определения наличия злокачественных клеток в краях отсечения. При положительном результате объем вмешательства расширяют или проводят повторные радикальные операции. С целью маркировки полей облучения при проведении последующей лучевой терапии, в ложе удаленной опухоли оставляют специальные клипсы.
Лучевая терапия
Лучевая терапия занимает большое место в лечении лейомиосарком высокой степени злокачественности. Ее проводят в неоадъювантном (дооперационном) и адъювантном (послеоперационном) режимах.
Неоадъювантная ЛТ преследует следующие цели:
- Уменьшение объема опухоли и, как следствие, уменьшение объема хирургической операции.
- Перевод новообразования из неоперабельного в операбельное состояние.
- Снижение риска интраоперационной трансплантации опухоли.
В рамках неоадъювантной ЛТ поле облучения должно захватывать опухоль и рядом расположенные ткани в пределах 3-4 см. Если опухоль сильно большая, зону облучение расширяют до 10 см от ее края. При облучении в области конечностей рекомендуется выстраивать поле облучения таким образом, чтобы оно распространялось не более чем на 2/3 ее окружности. Это снижает риски постлучевых осложнений, например, контрактур, отеков, некрозов.
Однако такой режим лечения имеет и недостатки:
- Задерживается проведение операции из-за потенциальных проблем с ранозаживлением.
- Могут быть проблемы с морфологическим типированием.
- Сложности с определением стадии заболевания и, соответственно, проведение лечения в недостаточном объеме.
В клинической практике чаще используется послеоперационная (адъювантная) лучевая терапия. Она проводится в следующих случаях:
- Лечение высокозлокачественной лейомиосаркомы.
- Повреждение капсулы опухоли в время операции.
- Нерадикальность операции — в краях резекции обнаруживаются злокачественные клетки и нет возможности проведения повторного хирургического вмешательства для достижения радикальности.
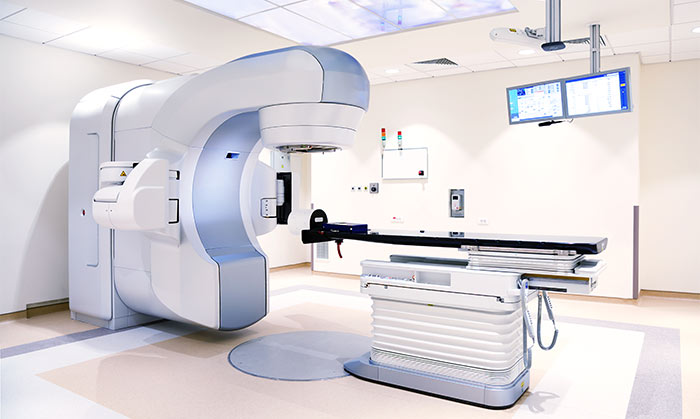
Начало адъювантной ЛТ должно быть не позже, чем через 4 недели после операции. Поля облучения должны включать следующие зоны:
- Ложе опухоли.
- Послеоперационный рубец.
- 2 см рядом расположенных тканей.
Суммарная очаговая доза должна составлять 60 Гр, при нерадикальном вмешательстве ее увеличивают до 70 Гр.
Химиотерапия
Химиотерапия назначается в следующих случаях:
- Есть данные о наличии метастазов.
- Нерезектабельные опухоли.
- Отказ пациента от хирургического лечения (в этих случаях показана химиолучевая терапия).
- Лечение высокозлокачественных опухолей.
Химиотерапия может проводиться на дооперационном и в послеоперационном периоде. В первом случае показано проведение 2-3 курсов ХТ с перерывом в 3-4 недели. Послеоперационная химиотерапия, как правило, проводится в объеме 3-4 курсов. В рамках терапии первой линии используются схемы, содержащие доксорубицин. В качестве терапии второй линии применяют комбинацию гемцитабина с доцетакселом.
Восстановление
Период восстановления будет определяться обширностью хирургического вмешательства. После калечащих операций, в частности после ампутаций и экзартикуляций требуется протезирование и серьезная реабилитация.
Прогноз
Прогноз лейомиосаркомы мягких тканей будет зависеть от исходной стадии заболевания. Общая пятилетняя выживаемость при низкозлокачественных опухолях в отсутствии метастазов достигает 64-71%. Средняя продолжительность жизни при наличии метастазов колеблется в районе 8-20 месяцев.
Рецидив
Лейомиосаркомы склонны к упорным местным рецидивам, частота которых достигает 60%. В этих случаях показаны повторные операции и проведение лучевой терапии в радикальных режимах. Если операция невозможна, или пациент отказывается от нее, назначается химиолучевая терапия.
Пересаживают ли органы, пораженные саркомой?
Трансплантация органов онкологическим пациентам до сих пор остается дискутабельным вопросом. В настоящее время такие операции проводятся крайне редко.
При лечении лейомиосаркомы часто приходится делать обширные операции, которые требуют последующей реконструкции и восстановления функции утраченного органа, в том числе и после ампутации конечностей. Такие технологии постоянно совершенствуются, что позволяет провести полноценную реабилитацию и вернуть человека к активной жизни.
Лейомиосаркома при иммунодефицитах
Иммунодефицитные состояния являются одним из факторов риска развития лейомиосаркомы. Риски выше у детей.
Лейомиосаркома может развиваться на фоне активной ВИЧ-инфекции, иммунодепрессивной терапии после трансплантации органов, а также после химиотерапевтического лечения рака другой локализации.
Лейомиосаркома у беременных и пожилых
Беременность не оказывает влияния на течение лейомиосаркомы, но ограничивает возможность полноценного лечения (лучевая терапия, химиотерапия). Поэтому при постановке диагноза, в индивидуальном порядке рассматривается вопрос прерывания беременности.
Что касается возраста, то есть данные, свидетельствующие о том, что лейомиосаркома у пациентов старше 60 лет протекает более злокачественно. У них ниже общая и безрецидивная выживаемость, а также выше вероятность местных рецидивов.































