Плеврит — это воспаление плевры, серозной оболочки из соединительной ткани, которая покрывает грудную клетку и легкие. Плевра состоит из двух листков, первый называет париетальным, он выстилает изнутри стенку грудной клетки. Второй — называется висцеральным и покрывает легкие. Между этими листками имеется щель, которая называется плевральной полостью. Листки плевры вырабатывают немного жидкости, чтобы обеспечивать скольжение друг относительно друга во время дыхания. В норме объем этой жидкости не превышает 10 мл.
Врачи выделяют 2 вида плеврита:
- Экссудативный — характеризуется обильной секрецией воспалительной жидкости, которая скапливается в плевральной полости. Эта жидкость давит на легкие, мешая нормальному их расправлению в процессе дыхания, в результате чего может возникать одышка. Такое состояние называется гидроторакс.
- Сухой — при таком плеврите происходит утолщение плевры за счет образование на ее поверхности фиброзных отложений.
У онкологических пациентов чаще диагностируется экссудативный плеврит. [1]
Интеллектуальная собственность https://www.euroonco.ru
Почему у онкопациентов возникает плеврит
Плеврит возникает далеко не у всех онкобольных и не при всех нозологиях. Наиболее предрасположены к данному осложнению рак легкого, яичников и груди. Также патология встречается при раке желудка, кишечника, меланоме и мезотелиоме плевры.
Что касается причин его возникновения, то обычно плевриты являются результатом метастазирования злокачественных клеток в плевру или грудные лимфоузлы. В результате развивается нарушение лимфооттока, и повышается проницаемость сосудистой стенки. Таким образом, жидкость из сосудов просачивается в плевральную полость.
К другим механизмам развития относят:
- Гипопротеинемию — снижение уровня белка в крови. Это приводит к понижению онкотического давления, и жидкость уже не может эффективно удерживаться в кровеносных сосудах. Она как бы вытекает из них и собирается в естественных полостях тела, в том числе в плевральной и брюшной.
- Опухолевые пневмонии — приводят к образованию экссудата и активации других механизмов, способствующих выпоту жидкости.
- Тромбозы или сдавливание регионарных сосудов опухолевыми массами — приводят к повышению давления в кровеносной системе и просачиванию жидкости сквозь сосудистую стенку.
Этапы развития плеврита
В развитии патологии выделяют следующие этапы:
- Расширение плевральных кровеносных сосудов. В результате часть жидкости просачивается сквозь их стенку. На этом этапе избыток жидкости может всасываться обратно, и состояние пациента обычно компенсировано.
- Фаза активного воспаления. Здесь уже происходит декомпенсация процессов всасывания жидкости, и она может нагнаиваться, т. е. развиваются инфекционные осложнения.
- Фаза разрешения. Если процесс протекает долгое время, в ответ на воспалительные процессы плевра может реагировать образованием фиброзных спаек. В тяжелых случаях спаек настолько много, и они настолько обширны, что происходит заращение плевральной полости, что приводит к нарушению дыхания.
Симптомы плеврита
Основные признаки плеврита возникают из-за того, что жидкость, скапливающаяся между листками плевры, давит на легкое и мешает ему расправляться во время дыхательных движений. Соответственно, чем больше жидкости, тем больше дыхательные нарушения. Из симптомов можно отметить следующее:
- Слабость, головокружение и головная боль из-за гипоксии.
- Одышка.
- Чувство неполного расправления легкого, невозможность сделать глубокий вдох.
- Кашель. На начальных этапах он сухой и развивается как реакция на раздражение плевры экссудатом. При присоединении бактериальной инфекции и развитии пневмонии кашель может стать влажным.
В последующем становится заметно усиление одышки, появляется чувство тяжести в половине грудной клетки. Пациент предпочитает лежать на больной стороне (если плеврит односторонний), таким образом, помогая здоровому легкому лучше функционировать.
Кожа больного приобретает бледный оттенок. При избыточном количестве жидкости в плевральной полости наблюдается нарушение оттока крови из шейных вен, что приводит к их набуханию, что заметно при внешнем осмотре. Экссудативный плеврит приводит к тому, что пораженная сторона грудной клетки "отстает" при дыхании и движения этой части ограничены.[3]
Диагностика плеврита
При консультации с врачом вам потребуется рассказать о своих симптомах, их времени появления и изменениях в течение времени. Также понадобится перечислить все заболевания, которые вы перенесли, особенно за последнее время. После этого будет проведен осмотр. Врач осмотрит и ощупает вашу грудную клетку, прослушает легкие и сердце с использованием фонендоскопа. Кроме того, могут быть использованы следующие методы:
- Рентгенография поможет выявить плеврит и оценить количество жидкости в грудной полости, а иногда — обнаружить метастазы опухоли в плевре и лимфатических узлах.
- Компьютерная томография позволяет более точно определить причину и степень распространенности опухолевого плеврита и его специфических изменений. В некоторых случаях может быть назначено УЗИ.
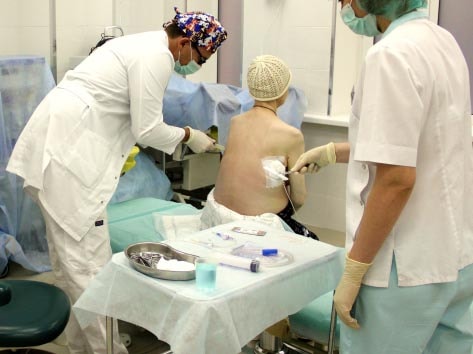
- Необходимым методом диагностики является диагностическая плевральная пункция. Она выполняется, если жидкости в плевральной полости не слишком много, и нет угрозы для жизни. Врач вводит иглу в грудную клетку, забирает некоторое количество жидкости и отправляет ее на анализ в лабораторию.
Если жидкости в плевральной полости много, и существует угроза для жизни, пациенту нужна немедленная помощь. В такой ситуации могут потребоваться плевроцентез — процедура, в ходе которой из грудной клетки удаляют как можно больше жидкости. Часть жидкости отправляется на анализ.
Если после обследования диагноз остается неясным, врачи могут решить провести видеоторакоскопию. В грудную полость вводится специальный инструмент с видеокамерой — торакоскоп, — для внутреннего осмотра грудной клетки. Во время этой процедуры может быть выполнена биопсия — взятие образца опухоли или подозрительного участка для анализа под микроскопом. Обычно это позволяет установить точный диагноз.[4]
Лечение плеврита при злокачественных новообразованиях
Первым этапом проводится эвакуация жидкости из плевральной полости. Это поможет расправиться легкому, уменьшит степень одышки и боли, и в целом пациенты отмечают некоторое улучшение самочувствия. Для этого проводится плевроцентез — пункция плевральной полости.
Во время процедур используются следующие инструменты:
- Шприц с коннектором.
- Емкость для сбора жидкости. Обычно для этого используют стерильные мешки.
- Система для герметизации, которая будет предотвращать попадание воздуха в плевральную полость.
- Соединительная трубка.
Процедура проводится следующим образом:
- Определяется уровень жидкости в плевральной полости и проводится введение анестетика в межреберное пространство на том уровне, где будет проводится прокол.
- В плевральную полость вводят специальную иглу, через которую производится отток жидкости.
- Иглу меняют на катетер, соединенный с емкостью для сбора жидкости, куда она будет оттекать, не собираясь в плевральной полости и чтобы не приходилось делать пункции несколько раз. [5]
Более подробно об этой процедуре можно узнать из нашей отдельной статьи о плевроцентезе.
Наши врачи ежемесячно проводят плевроцентез десяткам пациентов. Мы выполняем цитологические анализы экссудата, вводим интраплевральные препараты и осуществляем комплексное лечение рака практически всех типов, локализаций и стадий.
Химиотерапия при плеврите
Плевроцентез является симптоматическим лечением. Он облегчает состояние пациента, но не устраняет плеврит. Собранную плевральную жидкость направляют в лабораторию и проводят исследование экссудата на предмет наличия злокачественных клеток и их особенностей. Если будет определено, что опухоль чувствительна к химиотерапии, то назначают ее.
Стандартом принята системная химиотерапия, т. е. препараты вводятся с помощью капельниц. Согласно данным статистики, химия в комплексе с другими противоопухолевыми методами лечения дают эффект у 60% пациентов, чувствительных к таким препаратам. [2,5]
Плевродез
Опухолевые клетки могут быть нечувствительными к применяемым методам лечения, в этом случае врач может предложить использование плевродеза — специальной процедуры, которая приводит к тому, что висцеральный и париетальный листки плевры склеиваются между собой, в результате чего жидкость между ними не может скапливаться. Это конечно приводит к определенным патологическим симптомам у пациента, но в целом его состояние улучшается. Такая процедура еще называется терапией отчаяния.
Существует множество типов плевродеза (механический, химический, физический), однако при экссудативном плеврите у онкологических пациентов обычно применяется химический метод. Он включает введение в плевральную полость препарата, который способен склеивать листки плевры.
Для проведения химического плевродеза используются различные группы препаратов: [6]
- Неспецифические склерозирующие средства, такие как антибиотики-тетрациклины, тальк. Однако сегодня эти препараты используются редко из-за их плохой переносимости и возникновения сильных болей после введения.
- Цитостатики. К ним относятся блеомицин, доксорубицин, цисплатин, этопозид, 5-фторурацил и другие. Эти препараты, помимо своей способности уничтожать опухолевые клетки, также могут склеивать листки плевры, что делает их эффективными при экссудативном плеврите.
- Препараты для иммунотерапии. Они обеспечивают плевродез и одновременно уничтожают раковые клетки в плевре. Этот метод считается наиболее прогрессивным, достигая эффективности до 90–94% (в то время как другие методы редко превышают 60%). Побочные эффекты иммунотерапии, такие как лихорадка или гриппоподобное состояние, обычно легко устраняются с помощью нестероидных противовоспалительных средств (НПВС).

Иммунопрепараты для плевродеза
Перед введением иммунопрепаратов желательно осуществить полное удаление жидкости из плевральной полости, иначе эффективность иммунотерапии может быть снижена. Стандартный курс лечения обычно составляет 14 дней, включающий 5 дней терапии, за которыми следует 2-дневный перерыв, и этот цикл повторяется дважды.
Среди препаратов, применяемых для иммунотерапии экссудативного плеврита, можно выделить следующие:
- Рекомбинантный интерлейкин-2. Ежедневная доза составляет 1 миллион МЕ в течение 14 дней (10 рабочих дней). Этот метод оказывает эффективное воздействие примерно у 90% пациентов.
- LAK-клетки. Ежедневно вводится 50–100 миллионов клеток, обычно в течение пяти дней, а курс терапии продолжается 7 дней.
- Рекомбинантный интерлейкин-2 и LAK-клетки. Применяют последовательное внутриплевральное введение рекомбинантного интерлейкина-2 в дозе 1 миллиона МЕ ежедневно в течение 5 дней, за которыми следуют 5 внутриплевральных инъекций LAK-клеток в дозе 50–100 миллионов клеток ежедневно. Средняя продолжительность курса лечения составляет 14 дней.
Во время лечения пациент находится под постоянным наблюдением медицинского персонала и получает соответствующую поддерживающую терапию. После завершения курса лечения пациент проходит обследование, затем рекомендуется перерыв в 3–4 недели перед проведением контрольного обследования. [7]
Эффективность лечения
Обычно врач-онколог направляет жидкость, извлеченную из плевральной полости, на цитологическое исследование 3 раза:
- Начало терапии.
- В середине курса лечения.
- После его завершения.
В лаборатории экссудат под микроскопом изучают: определяют наличие опухолевых клеток, их количество и структуру. Для оценки эффективности лечения онкологического заболевания и экссудативного плеврита врач ориентируется на четыре основных показателя: [1,5]
- Общее состояние пациента и изменение жалоб.
- Результаты обследований.
- Скорость увеличения объема жидкости в плевральной полости.
- Изменение клеточного состава жидкости.
Успешное лечение характеризуется уменьшением количества опухолевых клеток и преобладанием лимфоцитов. Диагностику и лечение экссудативного плеврита при онкологических заболеваниях должен осуществлять специалист, специализирующийся на данной патологии, в специализированном стационаре, оснащенном современным оборудованием и лекарствами. В клинике "Евроонко" имеется всё необходимое.
Список литературы:
- Актуальные вопросы пульмонологии : учебное пособие для студентов / Ф. Н. Пачерских ; ФГБОУ ВО ИГМУ Минздрава России, Кафедра госпитальной терапии. – Иркутск : ИГМУ, 2017. – 92 с.
- В. Н. Клименко. Опухолевые плевриты: механизмы образования, диагностика, тактика лечения. ученые записки СПБГМУ им. акад. И. П. Павлова, том XX, №2, 2013.
- Белова О.С., Комаров И.Г. Дифференциальная диагностика опухолевого поражения и туберкулеза легких: обзор. современная онкология. 2018; 20 (3): 56–61. DOI: 10.26442/1815-1434_2018.3.56-61.
- Клименко В.Н., Иванов О.В. Опухолевые плевриты: современный взгляд на проблему. Том 173, № 2 (2014), https://doi.org/10.24884/0042-4625-2014-173-2-114-117.
- Переводчикова Н. И., Алексеева Т. Р. Опухолевые плевриты: диагностика и выбор терапевтической тактики. Международный медицинский журнал, 2003 ,№ 4: 88–93.
- Ogunrombi AB, Onakpoya UU, Ekrikpo U, Aderibigbe AS, Aladesuru OA. Recurrence of Malignant Pleural Effusion Following Pleurodesis: Is There a Difference Between Use of Povidone-Iodine or Cyclophosphamide? The Annals of African surgery, July 2014 Volume 11 Issue 2.
- Mechanisms of Pleurodesis. Francisco Rodriguez-Panadero Ana Montes-Worboys. Respiration 2012;83:91–98. DOI: 10.1159/000335419.































