Пациент Х., 74 года, с диагнозом: боковой амиотрофический склероз, бульбарная форма.
В середине 2018 года появились жалобы на слабость в правой руке, в январе 2019 года — на нарушения речи и процесса глотания. По данным МРТ признаки очагового поражения выявлены не были, ЭМГ выявила признаки генерализованного нейронального процесса. В связи с прогрессирующими нарушениями акта глотания пациенту ещё в мае 2019 года было рекомендовано выполнение гастростомии, и с течением времени выполнение данной манипуляции становилось всё более актуальным. Однако, по различным причинам, в том числе субъективным, гастростомия выполнена не была. Позже, невзирая на все усилия родственников, обратившихся в ряд медицинских учреждений, эта, казалось бы, рядовая операция стала выглядеть невыполнимой. Причиной тому стала уже запущенная стадия заболевания, когда даже малейшее медикаментозное анестезиологическое сопровождение вмешательства было сопряжено с риском развития такого грозного осложнения как асфиксия — остановка дыхания — с непредсказуемым исходом.
С такими входящими данными пациент обратился в «Евроонко».
При поступлении: сознание пациента ясное, ориентация в пространстве и времени правильная. Речь затруднена, относительно разборчива, на вопросы отвечает по существу. Дисфония, дизартрия, дисфагия. Отмечается поперхивание при глотании. Тетрапарез со снижением силы. Кашлевой рефлекс ослаблен.
Далее ситуация начала развиваться с драматическим уклоном. При попытке уложить пациента на спину и постановке загубника для выполнения первого этапа эндоскопически-ассистированной гастростомии, пациент начал задыхаться. Это выглядело крахом, но в последней надежде помочь пациенту было принято решение о постановке гастростомы модифицированным способом.
Выполненная 12.09.19 операция «Эндоскопически ассистированная гастростомия» была реализована следующим образом: ультратонкий эндоскоп Olympus был проведен в желудок через носовой ход таким образом, что инородное тело — загубник — не препятствовал ходу процедуры, а сам эндоскоп не создавал помех для дыхания и глотания, не меняя местную анатомию ротовой полости.
После трансиллюминации через переднюю брюшную стенку под местной анестезией выполнен доступ, с помощью иглы Вереша пунктирован желудок, по ней низведено лассо-проводник, захвачен, выведен через рот; далее захвачена и низведена гастростома, фиксирована на коже.
С учётом отсутствия осложнений и необходимости реабилитации после наркоза, применения которого получилось избежать, пациенту было предложено не госпитализироваться в стационар для наблюдения, а вернуться домой со счастливыми родными, впервые за 4 месяца успокоенными перспективой возможности питания пациента и отсутствием угрозы асфиксии при приёме пищи.
|
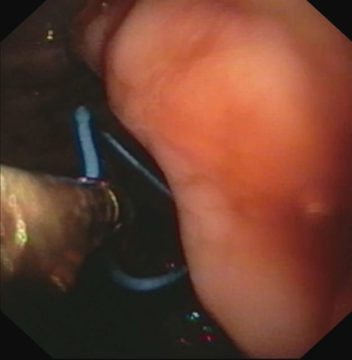
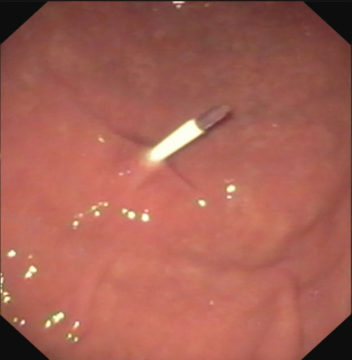
1. Вид стенки желудка в месте |
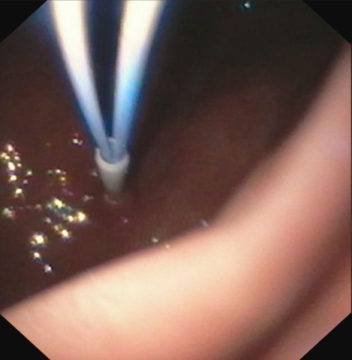
2. Стилет проникает в просвет желудка в бессосудистой зоне под контролем эндоскопа |
|
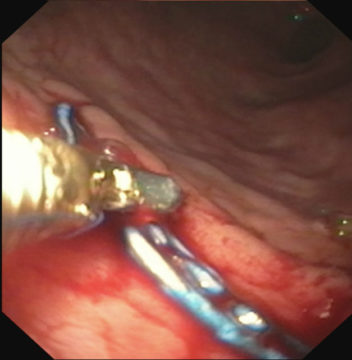
3. Через стилет подается лассо |
4. С помощью щипцов захватывается лассо и выводится наружу через ротовое отверстие |
|
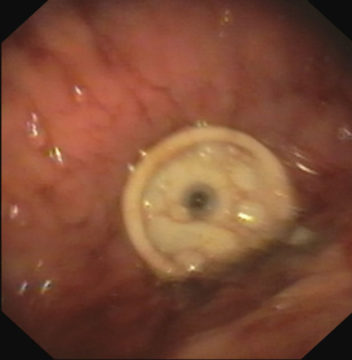
5. Вид гастростомы, установленной в желудке |
Огромная благодарность Михаилу Сергеевичу Бурдюкову за предоставленный иллюстративный материал, идею и реализацию столь необычного подхода к выполнению гастростомии!